Quando uma pessoa com diabetes pensa em fazer implantes, a pergunta raramente é apenas técnica. Não é só “dá ou não dá?”. É “estou a correr um risco desnecessário?”, “o meu caso é mais complicado?” e, muitas vezes, “será que me vão dizer logo que não?”. A resposta séria é esta: ter diabetes não exclui, por si só, a possibilidade de fazer implantes. O que muda é o grau de controlo clínico que precisa de existir antes de avançar e o nível de exigência com que se olha para cicatrização, inflamação e manutenção. Em implantologia, o problema nunca é uma palavra no histórico médico. O problema é quando essa condição interfere com a forma como o corpo cicatriza, responde à infeção e tolera o tratamento. É por isso que a avaliação em implantes dentários tem de começar por uma pergunta muito simples: a diabetes está realmente controlada ou apenas “mais ou menos” acompanhada?
Porque é que a diabetes pesa tanto na decisão
Os implantes dependem de osso, gengiva e cicatrização organizada. A diabetes, sobretudo quando mal controlada, pode interferir exatamente nesses três pontos. Níveis elevados e persistentes de glicemia aumentam inflamação, atrasam cicatrização, reduzem eficiência da resposta imunitária e elevam o risco de infeção. Isto não quer dizer que o implante vá falhar. Quer dizer que o terreno biológico fica menos previsível. E quando um tratamento depende de osseointegração, essa previsibilidade importa muito. O ponto central não é “ter diabetes”. É a forma como ela se apresenta no corpo naquele momento: estabilidade metabólica, controlo glicémico, presença de complicações associadas e qualidade da higiene oral.
O número que muda a conversa clínica
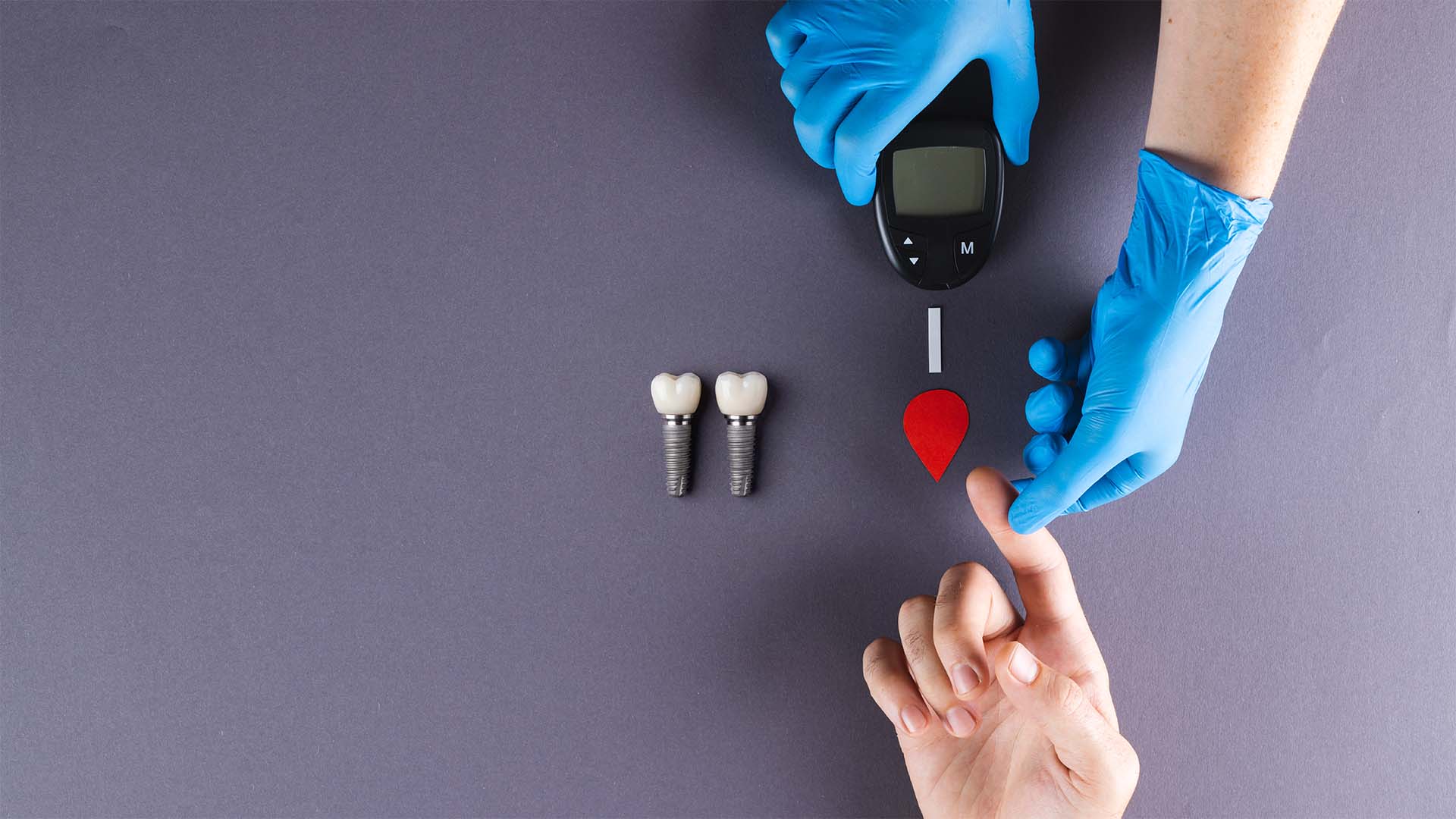
Há muitos dados importantes numa avaliação médica, mas em diabetes um dos mais relevantes para a decisão é a hemoglobina glicada, a HbA1c. Não porque funcione como sentença automática, mas porque dá uma imagem mais fiel do controlo glicémico nas últimas semanas e meses. Quando esse valor está desregulado, a conversa sobre implantes muda de tom. Não deixa de ser possível no futuro, mas deixa de ser sensato avançar logo. Em medicina dentária séria, o objetivo não é testar a sorte. É escolher o momento em que o risco está mais favorável. E isso, em pessoas com diabetes, passa muitas vezes por articular com o médico assistente para perceber se o controlo metabólico está suficientemente estável para a cirurgia e para a fase de cicatrização.
O que precisa mesmo de estar controlado antes de avançar
Há quatro blocos essenciais nesta decisão. O primeiro é o controlo glicémico, com particular atenção à HbA1c e ao padrão de glicemias. O segundo é a saúde gengival. Uma boca com inflamação ativa, sangramento, bolsas periodontais ou acúmulo importante de placa já é um problema em qualquer pessoa. Em quem tem diabetes, esse problema ganha peso. O terceiro é a cicatrização geral e a presença de outras complicações associadas, como alterações vasculares ou maior suscetibilidade a infeções. O quarto é a capacidade real de manter higiene e comparecer a manutenção. Implantes não são um tratamento “faço e esqueço”. E, em pessoas com diabetes, esquecer não costuma correr bem.
Diabetes controlada não é diabetes perfeita
Este ponto merece ser dito com clareza, porque evita muitos equívocos. Ninguém espera “valores perfeitos” em sentido abstrato para considerar implantes. O que se procura é controlo clínico suficiente para reduzir risco a um nível aceitável. Há muitos doentes com diabetes tipo 2 bem acompanhada, rotina estável e boa higiene oral que são excelentes candidatos a implantes. O problema é a falsa sensação de segurança quando alguém diz “a diabetes está controlada” mas não tem análises recentes, não faz monitorização consistente ou vive com flutuações importantes sem acompanhamento ajustado. Em saúde, “acho que está bem” é uma frase fraca para decidir uma cirurgia.
O que a evidência mostra, sem dramatismos
A investigação mais recente não apoia a ideia simplista de que “diabetes e implantes não combinam”. O que mostra é algo mais útil: doentes com diabetes bem controlada podem ter taxas de sucesso muito próximas das de pessoas sem diabetes, desde que o planeamento, a cirurgia e a manutenção sejam rigorosos. O risco sobe quando o controlo glicémico é pobre e quando se juntam outros fatores como tabaco, periodontite ativa, má higiene ou ausência de revisões. Isto é importante porque desloca a conversa do medo para a gestão de risco. Em vez de discutir “posso ou não posso?”, discute-se “o que preciso de estabilizar para isto ser seguro?”.
O que a diabetes pode agravar, mesmo quando o implante integra
É fácil cair numa visão binária: ou “pegou” ou “não pegou”. Na realidade, há cenários intermédios que também interessam. Um implante pode integrar, mas apresentar maior vulnerabilidade a mucosite e peri-implantite se a higiene for inconsistente e o controlo glicémico oscilar muito. Pode haver cicatrização mais lenta, desconforto prolongado, inflamação dos tecidos moles ou resposta menos robusta quando a carga mastigatória começa. Ou seja, o sucesso não se decide só no dia da cirurgia. Decide-se também nos meses seguintes, quando o corpo mostra como está a responder.
Há muitos dados importantes numa avaliação médica, mas em diabetes um dos mais relevantes para a decisão é a hemoglobina glicada, a HbA1c. Não porque funcione como sentença automática, mas porque dá uma imagem mais fiel do controlo glicémico […]
Referências Científicas
- Chrcanovic BR, Albrektsson T, Wennerberg A. Diabetes and oral implant failure: a systematic review. J Dent Res. 2014. https://pubmed.ncbi.nlm.nih.gov/24790993/ 2. Oates TW, Huynh-Ba G,
- Vargas A, Alexander P, Feine J. A critical review of diabetes, glycemic control, and dental implant therapy. Clin Oral Implants Res. 2013. https://pubmed.ncbi.nlm.nih.gov/23631584/ 3. Tawil G, Younan R, Azar
- P, Sleilati G. Conventional and advanced implant treatment in the type II diabetic patient: surgical protocol and long-term clinical results. Int J Oral Maxillofac Implants. 2008. https://pubmed.ncbi.nlm.nih.gov/18548926/