- Mau hálito persistente: mais do que um embaraço, um sinal a escutar
- Porque é que acontece (na maioria dos casos)
- Diagnóstico que vai à raiz do problema
- O que costuma estar por trás do mau hálito persistente
- Plano prático que funciona no dia a dia
- Sinais de alerta para pensar em causas extra-orais
- O que acontece na consulta
- Quando a estratégia muda tudo
- Recuperar confiança sem obsessões
- Referências
Mau hálito persistente: mais do que um embaraço, um sinal a escutar
Se o mau hálito não desaparece com escovagem, fio e bochechos, a ansiedade instala-se. A questão não é “qual é o truque rápido”, mas sim “de onde vem o cheiro e como resolvo sem rodeios”. O ponto de partida é simples: perceber se a origem é oral (a mais comum) ou se há algo fora da boca que precise de investigação. Objetivo claro: conforto social, saúde oral e um plano que funcione na tua rotina.
Porque é que acontece (na maioria dos casos)
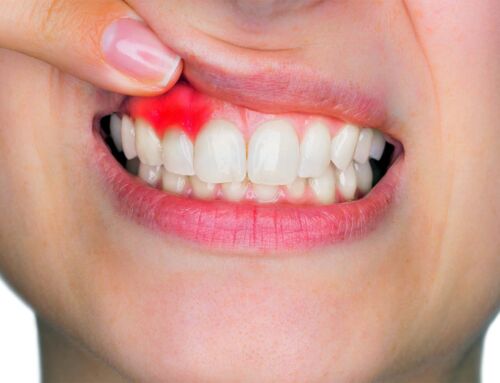
Em grande parte das situações, a origem está na boca. Bactérias anaeróbias degradam proteínas e libertam compostos sulfurados voláteis — são eles que dão o odor característico. As causas orais mais frequentes são placa bacteriana acumulada, língua saburrosa, cárie ativa, gengivite/periodontite, próteses ou aparelhos com higiene difícil, xerostomia (boca seca por medicação/respiração pela boca), tabaco e dieta. A boa notícia: quando a causa é oral, o controlo costuma ser direto com higiene orientada, tratamento dos focos e manutenção regular.
Diagnóstico que vai à raiz do problema
Primeiro, ouvir a história: há quanto tempo, em que alturas do dia, com que alimentos/medicação. Depois, exame das gengivas e do dorso da língua, deteção de cáries e infiltrações, revisão da técnica de higiene, verificação de retenções em próteses/aparelhos. Quando faz sentido, avaliam-se compostos sulfurados (avaliação clínica do odor e, se indicado, instrumentos específicos). Só se houver sinais consistentes é que se encaminha para causas extra-orais. Diagnóstico primeiro; soluções a seguir.
[…] Não precisas de colecionar elixires. Precisas de consistência e orientação. Quando há diagnóstico claro, o hálito estabiliza, as gengivas melhoram e a ansiedade social desaparece.
O que costuma estar por trás do mau hálito persistente
Placa e gengivas inflamadas. Bolsas periodontais acumulam biofilme e detritos. Higienização profissional e instruções certas reduzem rapidamente o odor.
Língua saburrosa. O dorso posterior é o “esconderijo” clássico. Raspador ou escovagem suave e consistente fazem a diferença.
Cárie e restaurações. Lesões cavitadas e infiltrações retêm alimento e bactérias; tratar é mais eficaz do que mascarar cheiros.
Próteses e aparelhos. Superfícies e fissuras acumulam matéria orgânica. Higienizar fora da boca, com produto adequado, é decisivo.
Xerostomia. Saliva baixa = menos limpeza natural. Rever fármacos com o médico assistente, hidratar e ajustar a rotina ajuda.
Hábitos. Tabaco intensifica odores e seca mucosas; dieta rica em alho/cebola, jejum prolongado e café em excesso também pesam.
Plano prático que funciona no dia a dia
Rotina diária orientada. Escovagem 2x/dia, fio/fita e escovas interdentárias adaptadas aos teus espaços. Limpeza suave do dorso da língua (sem ferir). Se usas prótese/aparelho, rotina específica fora da boca e acessórios próprios.
Tratar os focos. Cárie resolvida, gengivas estabilizadas, restaurações ajustadas: cada foco controlado é menos odor
Hidratação e saliva. Água ao longo do dia, evitar jejum prolongado, rever medicação que seca a boca quando aplicável.
Manutenção regular. Reforço de técnica e pequenos ajustes impedem recaídas.
Quando investigar fora da boca. Se, apesar do controlo oral, persistem cheiros atípicos ou sintomas sistémicos, articula-se com Medicina Geral e Familiar/ORL. Dor ou alterações de cor/temperatura dentária que persistem podem justificar avaliação em Endodontia.
Sinais de alerta para pensar em causas extra-orais
- Odor que não melhora após higienização profissional e controlo de placa
- Secreção nasal espessa, congestão crónica ou gotejo pós-nasal
- Amígdalas com cáseos frequentes e mau sabor recorrente
- Azia/refluxo, regurgitação ácida ou sabor amargo persistente
- Perda de peso inexplicada, fadiga marcada ou alterações metabólicas conhecidas
- Boca muito seca por medicação (antidepressivos, anti-histamínicos, diuréticos) sem alternativa discutida
- Halitose “frutada”/acetónica (diabetes descompensada) ou odor urémico (doença renal)
- Febre, dor localizada, supuração ou mobilidade dentária
O que acontece na consulta
- Anamnese direcionada e questionário breve de hábitos.
- Exame clínico das gengivas, dentes e dorso da língua, cálculo de índices de placa e sangramento.
- Avaliação organoléptica e, quando indicado, leitura de compostos sulfurados voláteis.
- Plano de higiene personalizado (instrumentos, sequência e demonstração prática).
- Tratamento dos focos identificados e agendamento de manutenção.
- Reavaliação. Se o odor persiste apesar do controlo oral, coordenação com o médico assistente/ORL para excluir causas extra-orais.
Quando a estratégia muda tudo
A Marta, 34 anos, queixava-se de mau hálito “de manhã e a meio do dia”, apesar de escovar bem. Identificaram-se dois pontos: língua muito saburrosa e gengivite ligeira nos molares. Ajustou a rotina com raspador de língua, escovas interdentárias e higienização profissional. Quatro semanas depois, a família notou a diferença. O que mudou? Um plano simples e consistente, focado na causa real — não em mascaradores.
Recuperar confiança sem obsessões
Não precisas de colecionar elixires. Precisas de consistência e orientação. Quando há diagnóstico claro, o hálito estabiliza, as gengivas melhoram e a ansiedade social desaparece. Se houver algo fora da boca a contribuir, a articulação clínica faz o resto. Resultado esperado: hálito neutro e saúde oral sob controlo.
Agendar higienização e avaliação em Setúbal
Referências
- Porter SR, Scully C. Oral malodour (halitosis). BMJ. 2006;333(7569):632-635. PubMed
- Seemann R, Conceição MD, Filippi A, et al. Halitosis management by the general dental practitioner: consensus recommendations. Br Dent J. 2014;217(10):E23. PubMed
- Tangerman A, Winkel EG. Extra-oral halitosis: an overview. J Breath Res. 2010;4(1):017003. PubMed